Ronco Infantil Não É “Fofo”: O Sinal de Alerta que Pais e Profissionais Ignoram
O Equívoco Perigoso que Pode Custar Anos de Desenvolvimento
Há um mito cultural profundamente arraigado: “Ronco em criança é normal, é coisa de sono pesado”. Esta crença, aparentemente inofensiva, está mascarando um dos problemas de saúde infantil mais subdiagnosticados e com maior impacto no neurodesenvolvimento: a Apneia Obstrutiva do Sono (AOS) pediátrica.
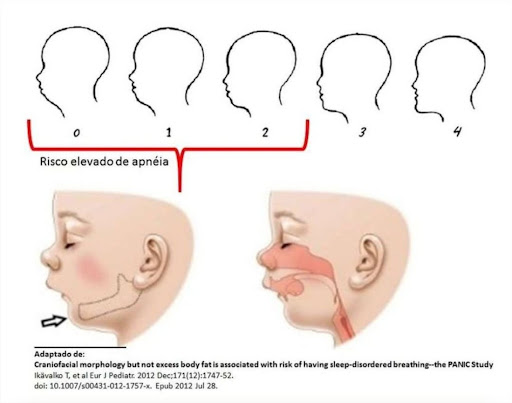
Quando uma criança ronca regularmente (3+ noites por semana), não estamos ouvindo “sono profundo” – estamos ouvindo estrangulamento parcial, centenas de vezes por noite.
A Fisiologia do Perigo: O que Realmente Acontece
O Mecanismo da Apneia Pediátrica:
- Obstrução parcial das vias aéreas (amígdalas/adenoides grandes, anatomia facial)
- Aumento do esforço respiratório para vencer a resistência
- Vibração dos tecidos (o ronco audível)
- Colapso completo intermitente (apneias – pausas respiratórias)
- Microdespertares cerebrais para reiniciar a respiração (não conscientes)
Os Números que Assustam:
- 10% das crianças roncam regularmente
- Dessas, 3% têm apneia moderada a grave
- Cada evento apneico causa dessaturação de oxigênio + microdespertar
- Crianças com AOS podem ter até 60 eventos por hora = despertares a cada minuto
O Ronco como Sintoma: O que Está por Trás
Causas Mais Comuns:
- Hipertrofia de adenoides e amígdalas (80% dos casos)
- Alergias respiratórias não controladas
- Obesidade infantil (crescimento epidêmico)
- Anomalias craniofaciais (retrognatia, palato ogival)
- Hipotonia muscular (incluindo em algumas síndromes)
Sinais que Acompanham o Ronco:
- Respiração bucal diurna e noturna
- Voz anasalada
- Respiração ruidosa mesmo acordado
- Posições estranhas para dormir (cabeça estendida, pescoço hiperestendido)
- Suor noturno excessivo (esforço respiratório)
O Impacto Silencioso no Cérebro em Desenvolvimento
1. Hipóxia Intermitente Crônica:
- Oximetria cai para 80-85% durante apneias (normal: 95-100%)
- Estresse oxidativo neuronal
- Dano hipocampal (memória e aprendizagem)
- Prejuízo na mielinização (condução neural)
2. Fragmentação Extrema do Sono:
- Perda dos estágios 3 e 4 do NREM (sono profundo restaurador)
- Redução do sono REM (consolidação de memória e regulação emocional)
- Arquitetura do sono completamente desorganizada
3. Consequências Neurocognitivas:
- Queda de 10-15 pontos em QI em casos não tratados
- Déficits específicos em atenção sustentada
- Memória de trabalho significativamente prejudicada
- Velocidade de processamento mais lenta
A Máscara Perfeita: Como a AOS se Passa por Outros Transtornos
“TDAH” que Não Responde a Medicação:
- 80% das crianças com AOS têm sintomas de desatenção/hiperatividade
- 50% dos diagnósticos de TDAH em crianças que roncam podem ser falsos positivos
- Medicação estimulante piora o quadro (aumenta resistência das vias aéreas)
“Problemas Comportamentais”:
- Irritabilidade matinal extrema
- Oposição e agressividade
- Labilidade emocional
- Muitas vezes diagnosticado como TOD (Transtorno Opositivo-Desafiador)
“Dificuldades de Aprendizagem”:
- Baixo rendimento escolar inconsistente
- Dificuldades específicas em leitura e matemática
- Confundido com dislexia ou discalculia
“Depressão/Ansiedade Infantil”:
- Apatia matinal (por exaustão)
- Ansiedade de separação (medo de dormir sozinho)
- Diagnóstico errôneo comum
O Custo do Não Diagnóstico: Estudos Reveladores
Pesquisa da Universidade de Chicago:
- Crianças com AOS não tratada tiveram:
- Redução de 12% em testes de memória
- Aumento de 300% em problemas comportamentais
- Queda no desempenho acadêmico equivalente a 2 séries
Estudo Longitudinal (10 anos):
- Crianças com ronco/AOS não tratada:
- 4x mais chances de precisar de educação especial
- 3x mais chances de reprovação
- 2x mais chances de desenvolver transtorno de ansiedade
Dados Brasileiros (AMB/APCD):
- Apenas 10% das crianças que roncam são avaliadas
- Média de 4 anos entre início dos sintomas e diagnóstico
- 90% dos pais acham ronco infantil “normal” ou “hereditário”
Triagem Essencial: Perguntas que Salvam Anos de Desenvolvimento
Para Pais (Triagem em Casa):
1. Seu filho ronca ≥3 noites por semana? [ ] Sim [ ] Não 2. O ronco é audível de outro cômodo? [ ] Sim [ ] Não 3. Você já observou pausas na respiração? [ ] Sim [ ] Não 4. Acorda com frequência à noite? [ ] Sim [ ] Não 5. Respira pela boca durante o dia? [ ] Sim [ ] Não
3+ respostas “Sim” = Encaminhamento URGENTE
Para Profissionais (Avaliação Clínica):
- História detalhada do sono (incluindo gravação caseira se possível)
- Exame físico focado: Orofaringe (amígdalas), estrutura facial, peso
- Escalas validadas: Pediatric Sleep Questionnaire (PSQ)
- Avaliação neuropsicológica pré e pós-tratamento
O Caminho do Diagnóstico e Tratamento
1. Encaminhamento Correto:
- Otorrinolaringologista pediátrico (primeira escolha)
- Médico do sono pediátrico (casos complexos)
- Polissonografia (padrão-ouro para diagnóstico)
2. Tratamentos Efetivos:
- Adenoamigdalectomia (85% de sucesso em casos anatômicos)
- CPAP infantil (para obesos, síndromes, casos pós-cirúrgicos residuais)
- Ortodontia precoce (expansores palatinos para casos estruturais)
- Controle alérgico (anti-histamínicos, corticoide nasal)
3. Recuperação e Reabilitação:
- Melhora cognitiva começa em 3-6 meses
- Comportamento pode melhorar em semanas
- Acompanhamento neuropsicológico por 1 ano recomendado
Casos Clínicos que Ilustram o Problema
Caso 1: O “TDAH” que Desapareceu
- João, 7 anos, diagnosticado com TDAH
- Roncava desde os 3 anos (“é de família”)
- Notas baixas, desatento, hiperativo
- Amígdalas grau IV (quase tocando)
- 6 meses após cirurgia: Desempenho escolar normalizado, desatenção desapareceu
Caso 2: A “Depressão” que Era Cansaço
- Maria, 14 anos, diagnóstico de depressão
- Ronco ignorado (“adolescente cansado”)
- Dormia 10 horas e acordava exausta
- Polissonografia: AOS grave (35 eventos/hora)
- Com CPAP: “Sintomas depressivos” reduziram 70% em 2 meses
Caso 3: A “Discalculia” que Não Era
- Pedro, 9 anos, dificuldades específicas em matemática
- Ronco leve, mas respiração bucal constante
- Adenoides obstruindo 90% da via aérea
- Após tratamento: Dificuldades em matemática resolveram-se completamente
Prevenção e Educação: O Papel do Psicopedagogo/Neuropsicopedagogo
1. Conscientização nas Escolas:
- Palestras para professores: “Ronco não é normal”
- Triagem básica em avaliações escolares
- Comunicação efetiva com famílias sobre observações
2. Educação para Pais:
- Desmistificar o ronco infantil
- Ensinar a gravar o sono da criança (áudio/vídeo)
- Lista de sinais de alerta para pediatras
3. Advocacia no Sistema de Saúde:
- Incluir perguntas sobre ronco em consultas de puericultura
- Treinar pediatras para não normalizar ronco
- Facilitar acesso a polissonografia pediátrica
O Impacto Sistêmico do Não Tratamento
Para a Criança:
- Sofrimento evitável por anos
- Cicatrizes neurocognitivas permanentes
- Autoestima prejudicada por “fracasso escolar”
- Rótulos diagnósticos incorretos que persistem
Para a Família:
- Conflitos familiares por problemas comportamentais
- Custos com tratamentos errados (terapias, medicações)
- Estresse parental crônico
Para o Sistema:
- Custo com educação especial desnecessária
- Sobrecarga em saúde mental infantil
- Perda de potencial humano
Ferramentas Práticas para Profissionais
1. Protocolo de Triagem Rápida:
A) Ronco ≥3x/semana? B) Respiração bucal diurna? C) História de amigdalites repetidas? D) Desempenho escolar abaixo do potencial? ≥2 positivos = Encaminhamento obrigatório
2. Como Falar com os Pais:
- Evitar: “Seu filho tem um problema grave”
- Prefira: “Identificamos um fator tratável que pode estar afetando…”
- Metáfora útil: “É como tentar correr uma maratona respirando por um canudinho”
3. Trabalho Interdisciplinar:
- Rede com otorrinos, pediatras, ortodontistas
- Troca de informações entre profissionais
- Acompanhamento conjunto pós-tratamento
A Mudança de Paradigma Necessária
Do Velho:
“Ronco infantil = sono pesado/saudável”
Para o Novo:
“Ronco infantil = sinal de alerta = obstrução respiratória = urgência avaliativa”
Cada noite de ronco não tratado é:
- Uma noite de hipóxia cerebral
- Uma noite de sono não restaurador
- Um passo atrás no desenvolvimento
- Um risco evitável para a saúde futura
O Chamado à Ação
Como profissionais do desenvolvimento infantil, temos a responsabilidade ética de:
- Educar-nos sobre distúrbios respiratórios do sono
- Triar sistematicamente todas as crianças que avaliamos
- Desmistificar o ronco junto a famílias e colegas
- Advogar por acesso a diagnóstico e tratamento
- Lembrar que muitos “problemas complexos” têm soluções simples
O ronco infantil não é “fofinho” – é um sinal de socorro noturno que, quando ouvido e atendido, pode mudar completamente o trajetória de desenvolvimento de uma criança.
Pergunta Final: Quantas crianças em nossas escolas, consultórios e comunidades estão sendo medicadas, terapizadas ou punidas por sintomas cuja causa está, literalmente, obstruindo suas vias respiratórias enquanto dormem?
**#RoncoInfantil #ApneiaDoSono #TDAH #DiagnósticoDiferencial #SaúdeInfantil #Neurodesenvolvimento #Psicopedagogia #Neuropsicopedagogia #Pediatria #SonoInfantil